NCS- Principais síndromes cromossômicas; idade avançada; alterações emocionais x gestação; prénatal
- ReMed

- 17 de dez. de 2020
- 21 min de leitura
1ano 1semestre 2módulo 5SP
22 de Abril de 2019

PROBLEMAS:
Primeira gravidez aos 42 anos
Quinze anos sem filhos
Solidão e tristeza
Mal estar sem causa aparente
Desidratada
Não saber que estava grávida
Pré-natal de alto risco
Índice de translucência nucal acima do padrão de normalidade
Falta de postura acolhedora dos dois médicos
HIPÓTESES:
O problema da gestação aos 42 anos é o tempo de exposição dos ovócitos a fatores agressores, aumentando o risco de mutação, e ao envelhecimento do ovócito cujos microtúbulos não realizam a divisão corretamente
A primeira gestação antes dos 35 anos diminui a chance da ocorrência de câncer de mama e de anomalias genéticas
A solidão e tristeza podem prejudicar a gravidez devido à alterações hormonais ( ocitocina)
O mal estar e a desidratação são sintomas comuns à gravidez
Alterações fisiológicas da gestação: aumento de hemácias, retenção de líquido, aumento do tecido adiposo, alterações gastrointestinais, produção do HCG ( náuseas e vômitos)
Pré-natal de alto risco visa acompanhar com maior atenção os seguintes casos: mulheres hipertensas, mulheres diabéticas, grávidas acima de 35 anos, mulheres com IST's e mulheres com descolamento de placenta.
O alto índice de translucência nucal é um indicador de alteração cromossomicas como a Síndrome de Down
A translocação robertsoniana é um fenômeno que pode levar à Síndrome de Down
A presença do ano nasal é um bom sinal, pois está de acordo com o desenvolvimento embriológico esperado até a 13ª semana e sua ausência pode indicar uma anomalia.
HIPÓTESES COMPROVADAS: B, D, E, F, G
HIPÓTESES SEMICOMPROVADAS: A, C
HIPÓTESES REFUTADAS OU NÃO PODEM SER CONFIRMADAS:
QUESTÕES:
Como a idade avançada influência na ocorrência das principais síndromes?
Compare as diferenças e semelhanças entre as principais síndromes cromossômicas
Como os fatores emocionais podem prejudicar a gestação (ex. hormônios)?
Explique os principais sintomas de uma gravidez e as alterações fisiológicas do corpo da gestante
Caracterize pré-natal de alto risco e quando é indicado
O que é translucência nucal e qual a sua influência em alterações cromossômicas?
Quais são os mecanismos que levam a Síndrome de Down?
Como a ausência do ono nasal pode indicar anomalias?
RESPOSTAS:
1. Como a idade avançada influência na ocorrência das principais síndromes?
As alterações cromossômicas são responsáveis por cerca de 60 síndromes diferentes, e atingem, aproximadamente, 0,7% dos bebês. Este número quase triplica, ou seja, salta para 2% quando se trata de gestantes com idades acima dos 35 anos. Portanto, os distúrbios estão relacionados a uma idade materna avançada. O risco de gestação afetada por muitas anomalias cromossômicas, especialmente pelas trissomias dos cromossomos 21, 18 e 13, aumenta com o avanço da idade materna. Já os riscos de síndrome de Turner e triploidia fetal não se alteram com a idade materna. (1)
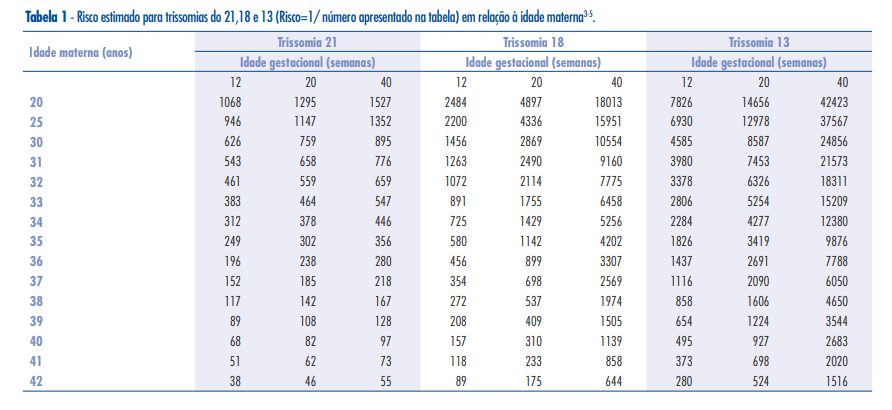
Hassold & Sherman (2000) referem que o efeito da idade está, entretanto, restrito aos casos de origem materna e que casos de trissomia 21 de origem paterna ou de origem pós-zigótica são independentes da idade. Os autores propõem um modelo de dois eventos (two-hit) para a não disjunção materna. O primeiro evento, independente da idade materna, poderia estar associado a uma configuração vulnerável de quiasmas. O segundo evento, dependente da idade, compreenderia o processamento anormal de um bivalente vulnerável na meiose I. De acordo com esta interpretação, em mães jovens ou idosas pode ocorrer o mesmo processo de não-disjunção; simplesmente ocorre mais frequentemente com a idade, possivelmente devido à degradação do processo meiótico associado à idade. (2)
Esses trabalhos demonstram que a proporção de cromossomos susceptíveis a não-disjunção é a mesma aos 20 e 50 anos, respectivamente. Em mulheres jovens (< 35 anos ), os mecanismos que envolvem a meiose funcionam perfeitamente, mas estão suscetíveis a falhas nos padrões de recombinação no oócito. Já mulheres mais velhas ( > 35 anos ), os mecanismos de meiose acumulam os efeitos da idade e do ambiente, tornando-se menos eficientes, e, por isso, mais propícios ao erro de não-disjunção. Assim, mesmo havendo uma recombinação eficiente, o cromossomo bivalente estaria em risco. ( Lamb et al., 2005) (4)
Henderson e Edwards ( 1968 ), propuseram que a redução ou ausência de recombinação seria a causa da não-disjunção em mulheres em idade avançada. A importância da recombinação no processo evolutivo é indiscutível, pois a segregação independente produz novas combinações gênicas, e a seleção garante a preservação de indivíduos geneticamente adaptados.(4)
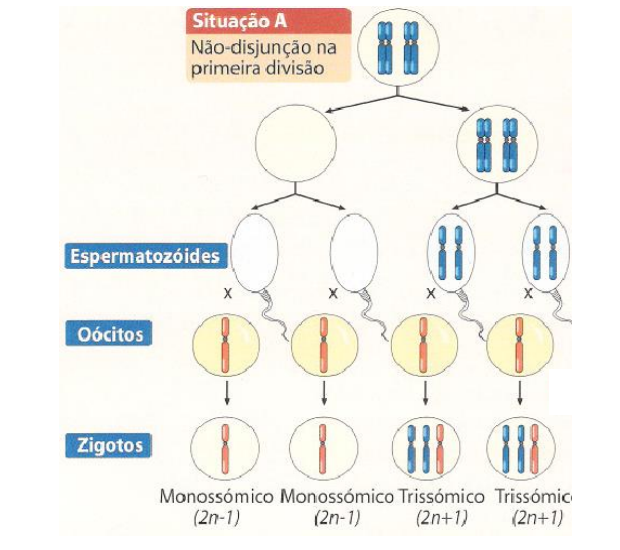
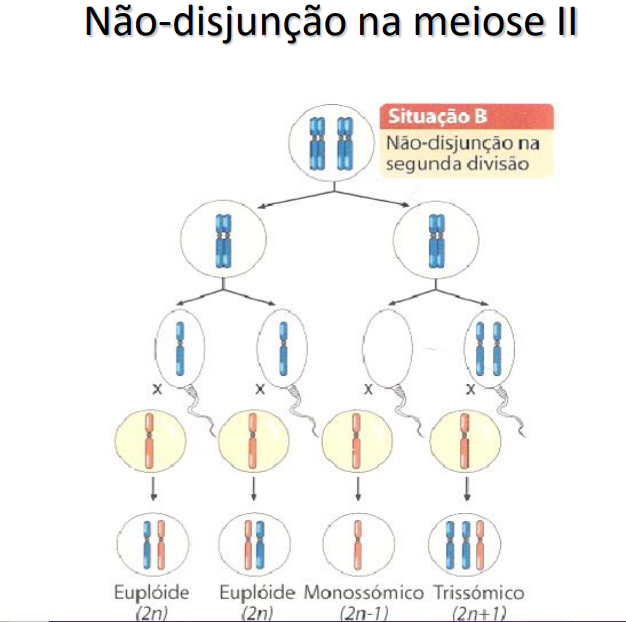
NÃO DISJUNÇÃO MEIOSE 1
Estudos realizados, utilizando as concentrações séricas maternas dos marcadores bioquímicos como método de rastreio no primeiro trimestre para anomalias cromossômicas, demonstraram que, entre a 10a semana e três dias e a 13a semana e seis dias de gravidez, as dosagens das concentrações séricas maternas da fração β-livre da gonadotrofina coriônica humana (fβ-hCG) encontram-se mais elevadas, quando comparadas a gestações de fetos cromossomicamente normais. Por outro lado, as concentrações séricas da proteína plasmática-A associada à gestação (PAPP-A) encontram-se diminuídas (cerca de 2 e 0.5 MoM, respectivamente). O índice de detecção para trissomia do 21, utilizando-se como método de rastreio a combinação entre idade materna e o rastreio bioquímico (fβ-hCG livre e PAPP-A), está em torno de 60%. Por outro lado, quando combinados à idade materna, ao rastreio bioquímico e à transluscência nucal (TN), os índices de detecção passam para 90%, com uma taxa de falso-positivo de 5%. Vale a pena ressaltar que, como método de rastreio, essas dosagens devem ser realizadas entre a 10a semana e três diase a 13a semana e seis dias de gravidez. Entretanto, para que se possam combinar os dois métodos, TN e rastreio dos marcadores bioquímicos, é necessário que as dosagens sejam realizadas ao mesmo tempo em que se realiza a avaliação ecográfica da TN. Não existe correlação significativa entre os marcadores ecográficos e as concentrações séricas maternas da fβ-hCG livre e da PAPP-A, tanto nos fetos portadores da trissomia do 21 quanto nos fetos cromossomicamente normais. Em outras palavras, não existe relação entre a espessura da TN e as concentrações maiores ou menores desses marcadores. Entretanto, quando usados em conjunto, os marcadores ecográficos e bioquímicos representam métodos de rastreio mais eficazes do que quando utilizados individualmente.
Nas trissomias do 18 e 13, tanto as concentrações séricas da fβ-hCG livre quanto as da PAPP-A encontram-se diminuídas (cerca de 3 MoM). Nas trissomias dos cromossomos sexuais, as concentrações séricas da fβ-hCG livre estão normais e as da PAPP-A encontram-se diminuídas (cerca de 0,5 MoM). Na triploidia de origem paterna (diândrica), as concentrações séricas da fβ-hCG livre estão significantemente aumentadas (10 MoM) e as da PAPP-A encontram-se moderadamente diminuídas. Por sua vez, na triploidia de origem materna (digínica), as concentrações séricas da fβ-hCG livre, assim como as concentrações da PAPP-A, encontram-se claramente reduzidas (menos que 0,1 MoM).(3)
NOVA SÍNTESE:
Há 4 teorias que podem explicar:
-Erro na prófase
-Não-disjunção na anáfase
-Variações hormonais
-Acumulo de DNA danificado ( podem estar relacionados ao estilo de vida ) com degradação de proteínas necessárias para ação
Envelhecimento dos ovócitos ---> destruição das fibras cromossômicas ou deterioração do centrômero
REFERÊNCIAS:
(1) Genética Humana e Doenças Raras - https://dle.com.br/artigos-relacionados-teste-de-risco-fetal-dle/qual-a-importancia-da-idade-materna
(2) Maria Aparecida Benetti, Marco Rodrigo de Souza, Ludimilla Ronqui - Levantamento das Anomalias Cromossômicas na cidade de Rolim de Moura - Rondônia - http://www.facimed.edu.br/o/revista/pdfs/c764678605dfad5db362ea76f779db3a.pdf
(3)KIPROS HERODOTOU NICOLAIDES, LUCIANA DE BARROS DUARTE, ALESSANDRA CRISTINA MARCOLIM, GERALDO DUARTE - Rastreio para anomalias cromossômicas no primeiro trimestre da gestação - 2007 - http://www.scielo.br/pdf/rbgo/v29n12/a08v2912.pdf
(4) Beatriz Vasconcelos - Estudo da frequência de aberrações cromossômicas nos pacientes atendidos na Unidade de Genética do Instituto da Criança
entre 1992 a 2002 - 2007 - https://www.teses.usp.br/teses/disponiveis/5/5141/tde-11032008-143427/publico/beatrizvasconcelos.pdf
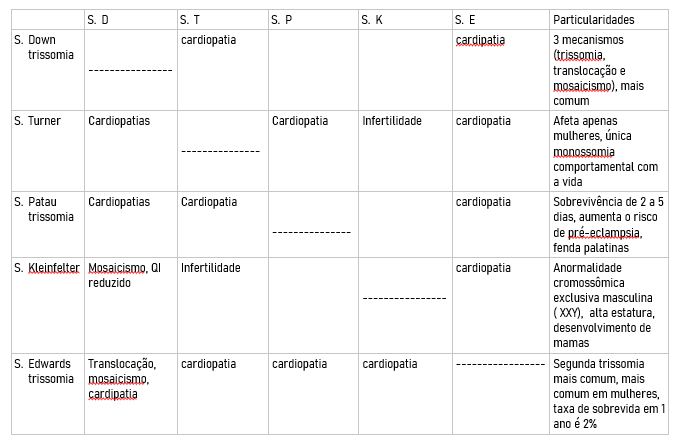
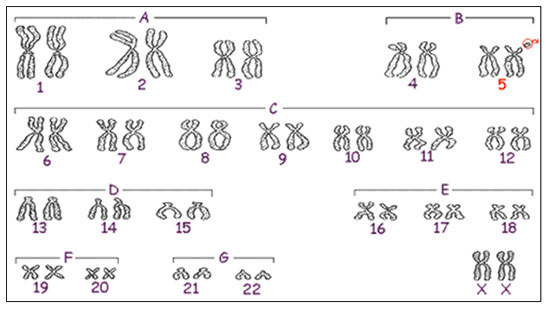
2. Compare as diferenças e semelhanças entre as principais síndromes cromossômicas
Síndrome de Down ( trissomia do 21 )
-Incidência +/- 1/700 RN;
-Baixa estatura relativa;
-Deficiência mental; Hipotonia;
-Microcefalia, braquicefalia
-Perfil facial achatado;
-Cabelos finos;
-Fendas palpebrais oblíquas para cima;
-Boca permanentemente aberta; Língua protrusa, grande e fissurada;
--Epicanto;
-Manchas de Brushfield na íris;
-Orelhas pequenas, baixa implantação, sobredobramento de ramo horizontal de hélix;
-Perda de audição;
-Defeitos cardíacos estruturais em cerca de 40% dos casos;
-Pés largos e curtos;
-Braquidactilia;
-Aumento da distância entre 1° e 2° artelhos;
-Excesso de pele na nuca;
-Os homens em sua maioria são inférteis (hipogonadismo);
• Cerca de 80% dos casos ocorrem por não disjunção;
• Aumento do risco – idade materna >35 anos;
• Maioria dos casos - não disjunção materna durante a meiose I;
• Mosaicismo detectado em 2 a 3% dos casos.
Síndrome de Edwards ( trissomia do 18 )
-Incidência de +/- 1/8.000 RN;
-Baixo peso ao nascimento;
-Crises de cianose;
-Deficiência mental grave;
-Tremores e convulsões na 1ª s;
-Hipertonia;
-Dolicocefalia;
-Orelhas malformadas;
-Quirodáctilos com posição característica;
-Hipoplasia das unhas;
-Pés em mata-borrão;
-Dorsiflexão do 1° artelho;
-Várias malformações congênitas;
-Defeitos cardíacos congênitos (septo ventricular);
-Anomalias renais.
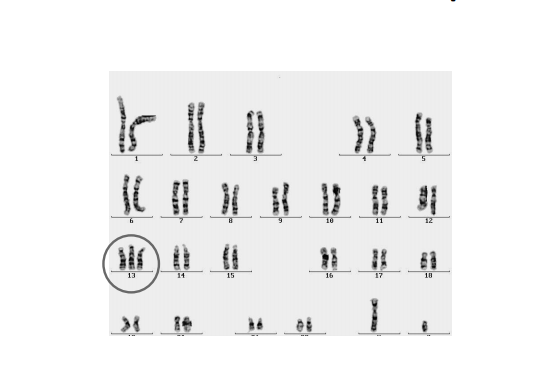
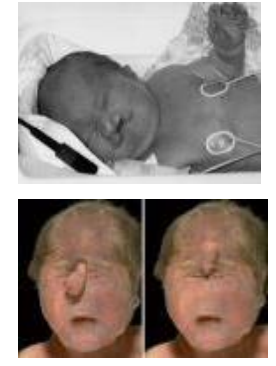
Síndrome de Patau ( trissomia do 13 )
-Incidência de cerca de 1/12.000 RN;
-Baixo peso ao nascimento;
-Convulsões e crises de apnéia;
-Microcefalia;
-Fontanelas amplas;
-Microftalmia; Hipotelorismo
-Lábio leporino;
-Fenda palatina;
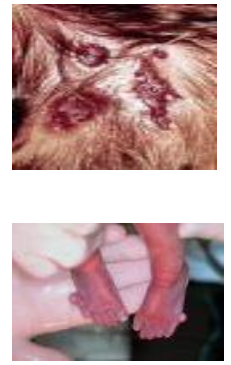
-Falhas circunscritas do couro cabeludo;
-Polidactilia;
-Alterações renais;
-Alterações cardíacas.
Síndrome de Klinefelter ( 47, XXY )
-Incidência de cerca de 1/1.000 RN masc.;
-Estatura geralmente elevada;
-Envergadura maior que a estatura;
-Infertilidade;
-Hipogonadismo hipergonadotrófico;
-Distribuição de gordura e pelos corpóreos femininos;
-Testículos pequenos com azoospermia;
-Cariótipo mais comum: 47,XXY
-Outros cariótipos: 47,XXY/46,XY; 48,XXXY; 48,XXYY
Síndrome de Turner ( monossomia do 23 , 44A + X0 )
-Incidência de 1/2.500 a 3.000 de nascidos vivos
-Sexo feminino.
S. Turner - Cariótipo
- 45,X em 53%
- 45,X/46,XX em 15%
- 46,X,i(Xq) em 10%
- 45,X/46,X,i(Xq) em 8%
- 46,X,Xp- ou Xq em 6%
- Outros mosaicismos em 8%
-Ausência de corpúsculo de Barr
-Baixa estatura
-Ausência de mamas
-Genitália infantil
-Ausência de menstruação
-Esterilidade
-Pescoço alado
-Deficiência mental
-Alto índice de aborto
-Ovários em fita, não há hormônios sexuais
Síndrome de Cri-Du-Chat (46,X,5p- e 46,XY,5p- )
-incidência de 1 em 50.000 nascidos vivos
-Também conhecida como síndrome de Le Jejeune ou síndrome do Miado do Gato
-característica principal o choro marcante semelhante ao miado de gato, provocado pelo desenvolvimento anormal da musculatura da laringe, a qual se tornará normal em poucas semanas após o nascimento
-dismorfismo facial
-microcefalia
-retardo mental
-anomalias dentárias
-baixo peso ao nascimento
-problemas respiratórios
-apresentando um cariótipo 46,X,5p- e 46,XY,5p- , deleção do braço curto do cromossomo número 5
-olhos amplamente espaçados
-baixa ponte nasal
- desenvolvimento atrasado
-hipotonia
-mandíbula pequena
-uma única linha na palma da mão(prega de símio)
-retardo mental
-sindactilia nas mãos e pés.
NOVA SÍNTESE
REFERÊNCIAS:
Rev. odontol. UNESP, vol.34, nEspecial, p.0, 2005 - http://www.revodontolunesp.com.br/article/588017c77f8c9d0a098b48da
Catia Luciane Scherer de Freitas, Dalvana Vargas da Costa, Isabel Cristina Brandão Taufer - Síndrome Cri du chat - Anais da IV Mostra Integrada de Iniciação Científica – CNEC Osório Ano 4 – N° 4 – Vol. 4 – JUN/2013 - http://facos.edu.br/publicacoes/revistas/anais_mostra_integrada_de_iniciacao_cientifica/julho_2013/pdf/sindrome_cri_du_chat.pdf
Departamento de Genética Faculdade de Medicina de Ribeirão Preto Universidade de São Paulo - CITOGENÉTICA HUMANA Anomalias Cromossômicas - Profa. Dra. Lucia Martelli - https://edisciplinas.usp.br/pluginfile.php/2083763/mod_resource/content/1/Anomalias%20Cromossomicas%20LM%20-%20Copy.pdf
3. Como os fatores emocionais podem prejudicar a gestação (ex. hormônios)?
O estresse e as emoções da mãe provocam uma série de reações hormonais e variações no fluxo sanguíneo no útero, o que influencia diretamente o meio intrauterino. As provas mais concludentes nesse assunto provêm de estudos sobre animais (principalmente roedores e primatas não humanos), nos quais o estresse pré-natal pode ser manipulado experimentalmente. Esses estudos indicam que a exposição ao estresse durante a gravidez resulta em prejuízo das funções motoras e, comparativamente, menor aptidão para a aprendizagem, além de interferir na capacidade de lidar com o estresse e com situações novas muito tempo depois do nascimento. Isso ilustra o papel do eixo hipotálamo-pituitário-adrenal na mediação desses efeitos.
Estresse e a ansiedade da mãe estão associados a complicações na gravidez, a partos prematuros, e a baixo peso ao nascer, porém influências psicológicas positivas – como apoio social e otimismo da mãe – reduzem tais resultados negativos. Os efeitos associados à ansiedade e ao estresse no período pré-natal variam de uma redução da maturidade motora do bebê a dificuldades no controle do comportamento ao longo da infância e distúrbios psiquiátricos na vida adulta. Quando são consideradas as diferenças entre os sexos, nota-se que os meninos são mais afetados negativamente pelo sofrimento materno do que as meninas.
Atualmente, não existem provas concludentes de que o estresse pré-natal materno aja como um fator teratogênico sobre o desenvolvimento.
No entanto, é biologicamente plausível que o estresse e as emoções da mãe durante a gravidez tenham impacto direto sobre o sistema nervoso fetal em desenvolvimento, e que efeitos relativamente reduzidos durante o período pré-natal possam ser exacerbados ao longo do tempo por mudanças na trajetória do desenvolvimento pós-natal. Modelos animais fornecem dados convergentes e cumulativos que apoiam essa posição. Os dados obtidos nos estudos que envolvem seres humanos são frágeis, e não se sabe se as descobertas feitas nos animais serão aplicáveis.
Mulheres grávidas que declaram altos níveis de estresse correm um risco duas vezes maior de parto prematuro e de atraso no desenvolvimento fetal em comparação com mulheres que relatam baixo nível de estresse.
O estresse e a ansiedade da mãe estão associados a complicações na gravidez, partos prematuros e baixo peso ao nascer.
O estresse materno é associado à . redução da atenção precoce e da maturidade motora, aprendizagem mais lenta e deficiências na regulação da emoção na prole
Os efeitos do estresse não se manifestam em função apenas da exposição a circunstâncias potencialmente estressantes, mas também da avaliação individual, que, por sua vez, pode ser modulada por outros fatores, como tabagismo, consumo de álcool e envolvimento em outras atividades relacionadas ao estresse.
Há evidências de que bebês do sexo masculino são mais vulneráveis ao estresse pré-natal do que bebês do sexo feminino.
Aparentemente, os efeitos do estresse materno durante a gravidez atingem o auge no início da gestação, e diminuem gradualmente entre o meio e o fim do período de gestação.
(1)
Em decorrência do estresse pode haver o enfraquecimento do sistema imunológico, aumentando as chances de infecções, como também pode afetar os aspectos afetivos emocionais do sujeito, favorecendo o adoecimento. As respostas inadequadas do sistema de estresse também podem prejudicar o crescimento e desenvolvimento do individuo, e pode ser responsável por uma série de problemas endócrinos, metabólicos, auto-imunes e psiquiátricos. Gestantes que são expostas por longo prazo a eventos estressores, são fortes candidatas a apresentarem riscos à sua saúde e a do feto. O feto responde ao estresse materno, com aumento de frequência cardíaca. Além disso, o estresse materno durante a gestação aumenta o risco à pré-disposição ao desenvolvimento de doenças mentais. O estresse crônico durante o período do desenvolvimento do cérebro humano, tem sido, associado a déficits de aprendizagem e comportamentais, além de distúrbios do humor, incluindo a depressão em idades mais avançadas.
O estresse durante a gestação pode ser um fator de risco para o equilíbrio emocional materno e para o desenvolvimento do bebê, inclusive durante o período fetal.
Crianças cujas mães foram expostas a eventos estressores na gravidez, apresentam taxas elevadas de problemas emocionais e comportamentais, sugerindo que o estresse materno no período gestacional pode causar um efeito sobre o feto, que dura até pelo menos meados da infância.
Além disso, o estresse no período gestacional pode ser, um fator implicante na perturbação da etiologia do desenvolvimento neural, implicando em psicopatologias tais como: algumas formas de esquizofrenia e transtornos afetivos já na idade adulta .
Um estudo realizado por Buitelaar et al (2003) avaliou o estresse de gestantes por meio de questionários e coleta de saliva para verificar a concentração de cortisol como medida endocrinológica do estresse materno. Após o nascimento do bebê os pesquisadores avaliaram o desenvolvimento cognitivo da criança por meio da Bayley Scales of Infant Development (BSID), aos três e oito meses de idade, verificando que os bebês, filhos de mulheres que apresentaram estresse durante a gravidez, apresentaram atrasos cognitivos no desenvolvimento, principalmente os bebês de oito meses de idade. Os autores sugerem que os prejuízos cognitivos, foram mais observados em bebês com oito meses, pois estes apresentam um desenvolvimento maior de consciência e interesse no mundo externo, do que bebê com idade inferior.
As perturbações emocionais que provocam alterações neuro-hormonais, também irão repercutir sobre o estado neurofisiológico do feto. Os mesmos são lançados na corrente sanguínea e passados ao feto pelo cordão umbilical, provocando um estado no feto, semelhante àquele sentido pela gestante. A placenta tem função de barreira intermediária e mensageira ativa do “diálogo” materno-fetal, produzindo e liberando substâncias reguladoras da fisiologia. O estresse fisiológico e patológico influencia tal função, de modo que, o estímulo do estresse endógeno ou exógeno estimule a secreção de Hormônio Liberador de Corticotrofina (HLC) placentário, como resposta adaptativa da placenta para fugir dessas condições adversas .
Sabe-se que a atividade do eixo Hipotálamo-Pituitária-Adrenal (HPA) é aumentado em mulheres grávidas. O estresse pré-natal quando duradouro, pode provocar perturbações no HPA, o cortisol ao atravessar a placenta pode afetar o feto e perturbar o processo de desenvolvimento em curso, podendo desta forma, ocasionar maior vulnerabilidade à psicopatologia em crianças e adolescentes, que foram expostos por longo prazo ao estresse materno, no período fetal .
Estudos indicam que gestantes expostas ao estresse dão a luz significativamente mais cedo, e a bebês com peso ao nascer, inferior à média dos nascidos de mães não expostas ao estresse Existe uma associação entre a ansiedade materna durante a gravidez e aumento da resistência do índice da artéria uterina, o que poderia explicar as associações entre a ansiedade materna e o baixo peso ao nascer .
O estresse materno na fase pré-natal pode também causar complicações obstétricas, risco de pré-eclampsia, mecônio no liquido amniótico e asfixia fetal , além da depressão no período gestacional, indicativo para ansiedade e depressão puerperal (2)
NOVA SÍNTESE:
REFERÊNCIAS:
(1) Estresse e gravidez (pré-natal e perinatal). Em: Tremblay RE, Boivin M, Peters RDeV, eds. Glover V, ed. tema. Enciclopédia sobre o Desenvolvimento na Primeira Infância - http://www.enciclopedia-crianca.com/sites/default/files/dossiers-complets/pt-pt/estresse-e-gravidez-pre-natal-e-perinatal.pdf. Atualizada: Fevereiro 2011.
(2)
Rafaela de Almeida Schiavo, Olga Maria Piazentin Rolim Rodrigues - International Stress Management Association - Indicadores de Estresse na Gestação - http://www.ismabrasil.com.br/trabalho/4
4. Explique os principais sintomas de uma gravidez e as alterações fisiológicas do corpo da gestante
Presume-se que há gestação quando ocorrer: atraso menstrual, manifestações clínicas (náuseas, vômitos, tonturas, salivação excessiva, mudança no apetite, aumento da frequência urinária e sonolência) e/ou modificações anatômicas (aumento do volume da mama, hipersensibilidade nos mamilos, tubérculos de Montgomery, saída do colostro pelo mamilo, coloração violácea vulvar, cianose vaginal e cervical).
A probabilidade de gestação aumenta com a presença de amolecimento da cérvice, o aumento do volume uterino, o aumento da revascularização das paredes vaginais (pode-se observar pulsação da artéria vaginal nos fundos de saco laterais) e a positividade da fração beta do hCG no soro materno, a partir do oitavo ou nono dia após a fertilização, ou seja, antes que se perceba o atraso menstrual. Em caso de resultado negativo, poderá ser repetido o B-hCG em 15 dias, caso a amenorreia persista. (1)
No comecinho da gravidez, mal a placenta começa a aparecer, ela já passa a secretar hormônios iguais aos que o corpo da mulher produzia — mas, claro, no caso trata-se de uma produção extra. E esses hormônios, em dosagens maiores do que as de costume, acabam influenciando as mais diversas funções do organismo. Portanto, por trás de todos os sinais da gravidez há uma ação hormonal. (2)
Os 3 primeiros meses de gestação 1º trimestre – de 0 a 13 semanas
Neste início ocorre a adaptação de seu corpo e de seus sentimentos, trazendo sensações ora de prazer, ora de desconforto. Faz parte desse momento a oscilação entre a aceitação e a recusa da gravidez. Fique tranquila, o sentimento de não querer a gravidez pode acontecer e não causará danos ao bebê. Você vai perceber o aumento dos seios, também pode sentir mais sono, mais fome, enjoos e até ficar mais cansada. Não se preocupe, tudo isso é comum! São as adaptações necessárias da gravidez.
Do 4º ao 6º mês 2º trimestre – de 14 a 26 semanas
Neste segundo trimestre seu corpo e sua emotividade crescem. Você começa a perceber os primeiros movimentos dentro de sua barriga, que confirmam que seu bebê está bem pertinho de você. Isso pode trazer uma sensação muito boa, que fortalecerá sua ligação com seu filho. Nessa época seu corpo vai mudar muito rápido, com crescimento da barriga e alterações nos seios e nos quadris. As sensações iniciais de desconforto desaparecem, dando lugar a sentimentos de plenitude e muita disposição, e sua barriga vai ser notada pelas pessoas.
. 7º ao 9º mês – de 27 a 40/41 semanas
O final da gestação é o momento em que tanto você quanto seu bebê se preparam para uma grande mudança. O bebê tem menos espaço dentro de sua barriga, o que dá a sensação de peso e desconforto. Você pode sentir menos sono. Seu corpo está se preparando para o parto e para acolher quem vai chegar. Seu útero pode ficar durinho por instantes, mas você não sentirá dor, apenas uma leve sensação de endurecimento. Poderá sair de seu peito um líquido amarelado, chamado colostro, que vai alimentar seu bebê nos primeiros dias de vida. Essa é uma época de ansiedade com o parto. O medo do desconhecido é natural. Procure conversar com quem possa lhe passar confiança e deixá-la mais tranquila. (3)
NOVA SÍNTESE:
Rever sobre marcha ancerina
REFERÊNCIAS:
(1) Brasil. Ministério da Saúde. Grupo Hospitalar Conceição. Gerência de Saúde Comunitária - Atenção à saúde da gestante em APS - organização de Maria Lucia Medeiros Lenz, Rui Flores - http://www2.ghc.com.br/GepNet/publicacoes/atencaosaudedagestante.pdf
(2) OS SINTOMAS DA GRAVIDEZ , Dr. Waldyr Muniz ( Ginecologista e obstetra do Hospital Israelita Albert Einstein ) - http://clinicawaldyrmuniz.com.br/wp-content/uploads/2011/03/apostila_aula_012.pdf
(3) Caderneta da Gestante Brasília – DF - Edição eletrônica – 2018 - Ministério da Saúde - http://portalarquivos2.saude.gov.br/images/pdf/2018/agosto/31/Caderneta-da-Gestante-2018.pdf
5. Caracterize pré-natal de alto risco e quando é indicado
Gestação de alto risco é “aquela na qual a vida ou a saúde da mãe e/ou do feto e/ou do recém-nascido têm maiores chances de serem atingidas que as da média da população considerada” (1)
Um pré-natal de alto risco se refere ao acompanhamento que será feito com uma gestante que tem uma doença prévia ou durante a sua gravidez, que sugere que essa seja uma gravidez de risco. Assim, basicamente se enquadram em pré-natal de risco três condições: as mulheres com doenças crônicas prévias à gestação, aquelas que tiveram uma gestação anterior de alto risco e aquelas que identificam, no curso da gravidez, uma condição ou doença que vai oferecer risco para ela e a para o bebê. (3)
--O pré-natal de alto risco abrange cerca de 10% das gestações que apresentam critérios de risco, tais como:
FATORES RELACIONADOS ÀS CONDIÇÕES PRÉVIAS
• Cardiopatias.
• Pneumopatias graves (incluindo asma brônquica não controlada).
• Nefropatias graves (como insuficiência renal crônica e em casos de transplantados).
• Endocrinopatias (especialmente diabetes mellitus, hipotireoidismo e hipertireoidismo).
• Doenças hematológicas (inclusive doença falciforme e talassemia).
• Doenças neurológicas (como epilepsia).
• Doenças psiquiátricas que necessitam de acompanhamento (psicoses, depressão grave etc.).
• Doenças autoimunes (lúpus eritematoso sistêmico, outras colagenoses).
• Alterações genéticas maternas.
• Antecedente de trombose venosa profunda ou embolia pulmonar.
• Ginecopatias (malformação uterina, tumores anexiais e outras).
• Portadoras de doenças infecciosas como hepatites, toxoplasmose, infecção pelo HIV, sífilis terciária (USG com malformação fetal) e outras ISTs (condiloma).
• Hanseníase.
• Tuberculose.
• Anemia grave (hemoglobina < 8).
• Isoimunização Rh.
• Qualquer patologia clínica que necessite de acompanhamento especializado.
FATORES RELACIONADOS À HISTÓRIA REPRODUTIVA ANTERIOR
• Morte intrauterina ou perinatal em gestação anterior, principalmente se for de causa desconhecida.
• Abortamento habitual (duas ou mais perdas precoces consecutivas).
• Esterilidade/infertilidade.
• História prévia de doença hipertensiva da gestação, com mau resultado obstétrico e/ou perinatal (interrupção prematura da gestação, morte fetal intrauterina, síndrome HELLP, eclâmpsia, internação da mãe em UTI).
FATORES RELACIONADOS À GRAVIDEZ ATUAL
• Restrição do crescimento intrauterino.
• Polidrâmnio ou oligodrâmnio.
• Gemelaridade.
• Malformações fetais ou arritmia fetal.
• Evidência laboratorial de proteinúria.
• Diabetes mellitus gestacional.
• Desnutrição materna severa.
• Obesidade mórbida ou baixo peso (nestes casos, deve-se encaminhar a gestante para avaliação nutricional).
• NIC III.
• Alta suspeita clínica de câncer de mama ou mamografia com Bi-RADS III ou mais.
• Distúrbios hipertensivos da gestação (hipertensão crônica preexistente, hipertensão gestacional ou transitória).
• Infecção urinária de repetição ou dois ou mais episódios de pielonefrite (toda gestante com pielonefrite deve ser inicialmente encaminhada ao hospital de referência para avaliação).
• Anemia grave ou não responsiva a 30-60 dias de tratamento com sulfato ferroso.
• Portadoras de doenças infecciosas como hepatites, toxoplasmose, infecção pelo HIV, sífilis terciária (USG com malformação fetal) e outras IST (infecções sexualmente transmissíveis, como o condiloma), quando não há suporte na unidade básica.
• Infecções como a rubéola e a citomegalovirose adquiridas na gestação atual.
• Adolescentes com fatores de risco psicossocial
(2)
NOVA SÍNTESE:
REFERÊNCIAS:
(1) Biblioteca Virtual em Saúde - 24 out 2018 - http://aps.bvs.br/aps/quais-os-criterios-utilizados-para-estratificar-uma-gravidez-como-sendo-de-risco/
(2) Brasil. Ministério da Saúde. Protocolos da Atenção Básica : Saúde das Mulheres / Ministério da Saúde, Instituto Sírio-Libanês de Ensino e Pesquisa – Brasília : Ministério da Saúde, 2016. - http://189.28.128.100/dab/docs/portaldab/publicacoes/protocolo_saude_mulher.pdf
(3) FEBRASGO - Federação Brasileira das Associações de Ginecologia e Obstetrícia - O que é o pré-natal de alto risco? - 13 Setembro 2017 - https://www.febrasgo.org.br/pt/noticias/item/203-o-que-e-o-pre-natal-de-alto-risco
6. O que é translucência nucal e qual a sua influência em alterações cromossômicas?
A translucência nucal é um exame realizado com o objetivo de acompanhar o desenvolvimento do bebê e descartar os riscos de que o mesmo tenha sofrido um tipo de alteração cromossômica. Especificamente este exame se limita a detectar a trissomia 21 no bebê, que á a alteração cromossômica que causa a Síndrome de Down.
Para detectar a Síndrome de Down, é realizada uma ultrassonografia específica que é capaz de medir o líquido existente na região da nuca do bebê. O resultado obtido deve estar dentro dos parâmetros que descartam a doença genética, que são as medidas de 2,5 mm de comprimento e 3 mm de largura.
Quando a largura medida por meio de translucência nucal é superior a 3 mm, existe o risco do bebê apresentar alterações cromossômicas que afetem seu desenvolvimento.
Este exame é realizado entre a 10ª e 12ª semana de gestação, sendo o melhor momento normalmente durante a 12ª semana, por ser um período em que há mais transparência para fazer a medição durante a ultrassonografia. (1)
Alguns eventos que ocorrem nessa época da prenhez poderiam eventualmente esclarecer o acúmulo transitório de líquido na região da nuca do feto, que é atribuído a alterações da drenagem linfática fetal e/ou, particularmente, a distúrbio hemodinâmico do feto (disfunção cardíaca). A insuficiência cardíaca precoce e transitória tem sido apontada como a base primordial do mecanismo responsável pela associação TN aumentada e aneuploidias. A confirmação bioquímica de semelhante hipótese advém do aumento do fator natriurético atrial no tecido cardíaco de fetos com trissomias. Nesse particular, o aumento da TN faz supor a possibilidade da existência de cardiopatia, achado incontestado na síndrome de Down. Estudos anatomopatológicos demonstraram, no primeiro trimestre da gestação, que 65% de fetos portadores dessa anomalia apresentavam defeitos septais13 e 49% exibiram estreitamento do istmo aórtico . (2)
--Possíveis mecanismos para tal aumento incluem:
-disfunções cardíacas em associação com anormalidades do coração e grandes artérias
-congestão venosa na cabeça e pescoço
-alterações na composição da matriz extracelular
-falha na drenagem linfática causada por desenvolvimento anormal ou retardado do sistema linfático
-limitações dos movimentos fetais
-anemia fetal ou hipoproteinemia
-infecções congênitas
(3)
NOVA SÍNTESE:
REFERÊNCIAS:
(1) Non-invasive prenatal test alternative to amniocentesis - NACE - Translucência nucal: vantagens e desvantagens - 12/02/2019 - https://nace.igenomix.com.br/blog/translucencia-nucal/
(2) Medida da Translucência Nucal no Rastreamento de Anomalias Cromossômicas - Carlos Geraldo Viana Murta, Luiz Cláudio França - Universidade Federal do Espírito Santo e Vitória MedifetUS - 2002 - http://www.scielo.br/pdf/rbgo/v24n3/a04v24n3
(3) Fátima Aparecida Targino Saldanha, Maria de Lourdes Brizot, Edécio Armbruster de Moraes, Lilian M Lopes, Marcelo Zugaib - Trabalho realizado na Clínica Obstétrica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo - Departamento de Obstetrícia e Ginecologia, São Paulo, SP - Translucência nucal aumentada e cariótipo normal: evolução pré e pós-natal - Rev Assoc Med Bras 2009 - http://www.scielo.br/pdf/ramb/v55n5/22.pdf
7. Quais são os mecanismos que levam a Síndrome de Down?
As células recebem 47 cromossomos e este cromossomo a mais se ligava ao par 21. Então surgiu o termo Trissomia do 21 que é o resultado da não disjunção primária, que pode ocorrer em ambas as divisões meióticas e em ambos os pais. O processo que ocorre na célula é identificado por um não pareamento dos cromossomos de forma apropriadas para os polos na fase denominada anáfase, por isso um dos gametas receberá dois cromossomos 21 e o outro nenhum.
---Há 3 tipos principais de anomalias cromossômicas ou variantes, na síndrome de Down.
• trissomia simples (padrão): a pessoa possui 47 cromossomos em todas as células (ocorre em cerca de 95% dos casos de Síndrome de Down). A causa da trissomia simples do cromossomo 21 é a não disjunção cromossômica.
• translocação: o cromossomo extra do par 21 fica "grudado" em outro cromossomo. Nesse caso embora indivíduo tenha 46 cromossomos, ele é portador da Síndrome de Down (cerca de 3% dos casos de Síndrome de Down). Os casos de mosaicismo podem originar-se da não disjunção mitótica nas primeiras divisões de um zigoto normal.
• mosáico: a alteração genética compromete apenas parte das células, ou seja, algumas células têm 47 e outras 46 cromossomos (ocorre em cerca de 2% dos casos de Síndrome de Down). Os casos de mosaicismo podem originar-se da não disjunção mitótica nas primeiras divisões de um zigoto normal.
Uma explicação do efeito da idade ocorre na ovogênese: na época do nascimento de uma criança, os ovócitos encontram-se na prófase I e, logo após o nascimento, interrompem a meiose por um período que dura de 12 a 50 anos (da menarca à menopausa). Quanto mais longo for esse período, por mais tempo permanecem interrompidas as meioses dos ovócitos e mais influências ambientais (radiações, medicamentos, infecções) podem alterar a segregação dos cromossomos originando, em consequência, maior número de óvulos aneuplóides
Um fator independente da idade e que possivelmente aumenta a ocorrência de zigotos aneuplóides é que, ao ser lançado na tuba, o ovócito encontra um meio diferente daquele em que permaneceu vários anos; desse modo, ele fica exposto à ação de fatores ambientais, tornando-se mais vulnerável à ocorrência de não-segregações.
Dados revelam que 20% dos casos de trissomia do 21 derivada falta de segregação ocorrida na gametogênese paterna. Nesse casos, o aumento da idade paterna também acarreta aumento na ocorrência das aneuploidias, porém esse efeito só é constatado claramente em pais com idade superior a 55 anos; como a paternidade nessa idade é relativamente rara, esse fato não foi percebido com a mesma facilidade como nas mulheres com mais de 35 anos.
(1)
Cerca de 95% de todos os pacientes com síndrome de Down possuem trissomia do cromossomo 21, resultado da não-disjunção meiótica do par de cromossomo 21. O erro meiótico responsável pela trissomia geralmente ocorre durante a meiose materna (cerca de 90% dos casos), predominantemente na primeira divisão meiótica, aproximadamente 10% dos casos ocorrem na meiose paterna, geralmente na segunda divisão meiótica.

OBS.:
TRANSLOCAÇÃO ROBERTSONIANA
Cerca de 4% dos pacientes com síndrome de Down têm 46 cromossomos,com uma translocação robertsoniana envolvendo o cromossomo 21q e o braço longo de umoutro cromossomo acrocêntrico (geralmente o cromossomo 14 ou 22). O portador de translocação robertsoniana envolvendo os cromossomos 14 e 21 tem apenas 45 cromossomos, um cromossomo 14 e um cromossomo 21 são perdidos e substituídos pelo cromossomo translocado. Diferentemente da trissomia do 21 padrão, a síndrome de Down com translocação não evidencia relação coma idade materna, mais há uma recorrência relativamente alta com as famílias nas quais um dos pais, especialmente a mãe é um portadorde translocação. Por esta razão, o cariótipo dos pais e, possivelmente, dos irmãos, é essencial antes de fornecer uma informação genética acurada.
TRANSLOCAÇÃO 21q21q
O cromossomo com translocação 21q21q é um cromossomo composto de dois braços longos do cromossomo 21; isto é visto em um pequeno percentual de 6 pacientes com síndrome de Down. Acredita-se que sua origem seja um isocromossomo, em vez da translocação robetsoniana. Muitos desses casos parecem surgir após a formação do zigoto e, por conseguinte, o risco de recorrência é baixo.
SÍNDROME DE DOWN MOSAICO
Cerca de 2% dos pacientes com síndrome de Down são mosaicos, geralmente com um cariótipo formado por uma população de células normais ou com trissomia 21. O fenótipo pode ser mais brando do que de uma trissomia do 21 típica, porém há uma ampla variabilidade de fenótipos entre pacientes mosaicos, possivelmente refletindo a proporção variável de células com trissomia 21 no embrião durante o início do desenvolvimento. Estes pacientes identificados como mosaicos de síndrome de Down provavelmente representam os casos mais severos clinicamente, porque pessoas levemente afetadas têm menor probabilidade de serem cariotipadas.
TRISSOMIA DO 21 PARCIAL
Muito raramente, a síndrome de Down é diagnosticada em um paciente em que apenas o braço longo do cromossomo 21 está triplicado, em um paciente com síndrome de Down com anormalidade cromossômica não visível citogeneticamenteé ainda mais raramente identificado.
Estes pacientes são de particular interesse, porque eles podem mostrar qual região do cromossomo 21 é provavelmente responsável por componentes específicos do fenótipo da síndrome de Down e quais regiões podem ser triplicadas sem causar aquele aspecto do fenótipo.
(2)
NOVA SÍNTESE:
REFERÊNCIAS:
(1) Leonardo Leite - Genética Clínica - Síndrome de Down - http://www.ghente.org/ciencia/genetica/down.htm
(2) Camila Foss Paiva e Colab. - Faculdade São Paulo - SÍNDROME DE DOWN: ETIOLOGIA, CARACTERÍSTICAS E IMPACTOS NA FAMÍLIA. - https://facsaopaulo.edu.br/wp-content/uploads/sites/16/2018/05/ed2/11.pdf
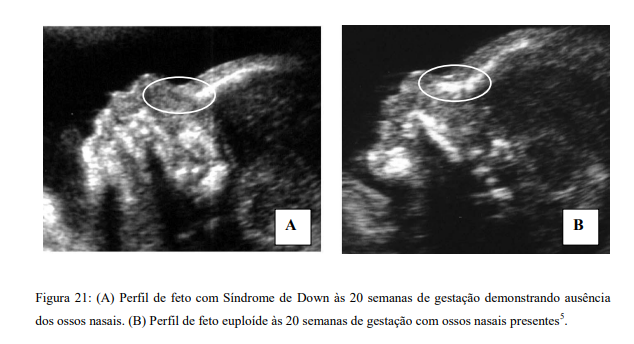
8. Como a ausência do ano nasal pode indicar anomalias?
Em gravidezes aneuplóides, a ausência do osso nasal ocorre mais frequentemente associado com o aumento da translucência nucal (TN), podendo apresentar, ou não, aumento nos níveis séricos da fração β-livre da gonadotrofina coriônica humana (fβhCG) e da proteína plasmática-A associada à gestação (PAPP-A). O comprimento do osso nasal cresce dinamicamente com o progresso da gestação, por isso, quanto menor a idade gestacional menor a acurácia do exame. A época mais apropriada para sua medição é após a 13ª semana de gestação.
Entre 11 e 14 semanas de gestação, Cicero e colaboradores demonstraram que o osso nasal é visto em 99,5% dos fetos cromossomicamente normais e não é visto em 73% dos fetos com trissomia do 21. Esse achado deve ser consequência de hipoplasia ou ossificação atrasada do osso nasal . Além disso, o osso nasal esteve ausente em 11 dos 20 fetos com trissomia do 18 e em 2 dos 8 fetos com Síndrome de Turner.
A ausência do osso nasal pode significar hipoplasia. Após a 12ª semana de gravidez o osso nasal se torna mais visível até mesmo quando são hipoplásicos ou quando defeitos no feto estão presentes. Após a 13ª semana, a medição do comprimento deste é mais apropriada.
(1)
-Osso Nasal e Síndrome de Down
Uma das características mais evidentes na Síndrome de Down é o osso do nariz pequeno, aparentemente achatado, sinal que surge devido a hipoplasia ou ausência deste osso, achado evidente tanto na vida pré quanto na pós-natal.
REFERÊNCIAS:
(1) Nascimento, Humberto & Martins, Wellington & Barra, Daniela. (2009). O osso nasal como marcador de cromossomopatias. Experts in Ultrasound: Reviews and Perspectives. 1. 193-197. 10.4281/eurp.2009.04.03. - https://www.researchgate.net/publication/250389849_O_osso_nasal_como_marcador_de_cromossomopatias
(2) Adelaide Stott Howorth Pinto Coelho - Universidade da Beira Interior/ Covilhã - Portugal - 2009 - INCLUSÃO DO OSSO NASAL FETAL COMO MARCADOR ECOGRÁFICO NO RASTREIO COMBINADO DO 1º TRIMESTRE PARA ANEUPLOIDIAS - https://ubibliorum.ubi.pt/bitstream/10400.6/907/1/UNIVERSIDADE%20DA%20BEIRA%20INTERIOR%20-%20FINAL.pdf































Comentários